L'insuffisance mitrale
L'insuffisance mitrale
Definition:
- L’insuffisance mitrale est une valvulopathie caractérisée par une fermeture incomplète de la valve mitrale, responsable d’un reflux sanguin du ventricule gauche vers l’oreillette gauche au cours de la systole ventriculaire.
Mechanisme et Etiologies:
- L’insuffisance mitrale (IM) constitue la deuxième valvulopathie la plus fréquente, après le rétrécissement aortique. Elle résulte d’un défaut de coaptation des feuillets mitraux et peut se présenter sous une forme aiguë ou chronique, selon la rapidité d’installation et les mécanismes physiopathologiques en cause.
Sur le plan étiologique, il est essentiel de distinguer deux grands mécanismes :
- IM organique (ou primitive) : liée à une atteinte structurelle de la valve mitrale ou de l’appareil sous-valvulaire (anneau mitral, cordages, muscles papillaires).
- IM fonctionnelle (ou secondaire) : conséquence d’une altération de la géométrie du ventricule gauche entraînant un défaut de coaptation valvulaire, en l’absence de lésion intrinsèque de la valve.
• Les etiologies:
• L’IM dystrophique représente l’étiologie la plus fréquente de l’insuffisance mitrale dans les pays industrialisés. Elle regroupe deux principales entités anatomo-pathologiques :
- Dégénérescence myxoïde (maladie de Barlow): Elle survient préférentiellement chez les sujets jeunes, avec une prédominance féminine. Elle est caractérisée par des valves mitrales épaissies, volumineuses, redondantes et flasques, liées à une accumulation de mucopolysaccharides au sein du tissu valvulaire.
Le mécanisme de la fuite mitrale est le plus souvent un prolapsus valvulaire, secondaire à une élongation des cordages, la rupture cordale étant plus rare.
- Dégénérescence fibro-élastique: Elle touche principalement les sujets âgés, avec une prédominance masculine, dans le cadre du vieillissement valvulaire. Les valves sont fines, translucides, associées à des cordages fragilisés et étirés. Le mécanisme principal de l’IM est une rupture aiguë de cordage, responsable d’une fuite souvent sévère et brutale.
• L’atteinte mitrale d’origine rhumatismale s’intègre fréquemment dans une maladie mitrale, associant insuffisance et rétrécissement mitral dans près de 90 % des cas. Les valves sont épaissies, rétractées, les cordages raccourcis, avec une atteinte souvent plurivalvulaire. Des ruptures de cordages peuvent compliquer l’évolution.
• L’insuffisance mitrale compliquant une endocardite infectieuse est liée à la destruction du tissu valvulaire. Les lésions typiques comprennent la rupture de cordages, la perforation, la déchirure ou l’amputation d’un feuillet mitral.
• La présence de végétations valvulaires constitue le signe anatomopathologique caractéristique.
• L’IM fonctionnelle résulte d’une dilatation de l’anneau mitral et/ou d’une altération de la géométrie du ventricule gauche, responsable d’un défaut de coaptation des feuillets. Elle survient en l’absence de lésion valvulaire intrinsèque et complique principalement les cardiomyopathies dilatées et les cardiopathies ischémiques.
• L’ischémie myocardique, qu’elle soit aiguë (syndrome coronarien aigu, infarctus du myocarde) ou chronique, peut être responsable d’une insuffisance mitrale :
- Organique: par rupture d’un muscle papillaire ;
- Fonctionnelle: secondaire au remodelage ventriculaire gauche post-infarctus.
- Connectivopathies : Syndromes comme Marfan ou Ehlers-Danlos, entraînant une fragilité des tissus valvulaires et des cordages, pouvant provoquer une insuffisance mitrale.
- Calcifications de l’anneau mitral : Dépôts calciques sur l’anneau mitral qui altèrent la coaptation des feuillets et entraînent une fuite valvulaire.
- Cardiomyopathies hypertrophiques ou dilatées : Modifications de la géométrie ventriculaire gauche qui empêchent la fermeture correcte de la valve, conduisant à une IM fonctionnelle.
- Causes congénitales et traumatiques : Malformations cardiaques ou traumatismes thoraciques peuvent endommager la valve et provoquer une insuffisance mitrale.
Physiopathologie:
• Le volume régurgité lors d’une IM dépend de trois facteurs principaux :
- La surface de l’orifice de régurgitation.
- Le gradient de pression entre le ventricule gauche (VG) et l’oreillette gauche (OG).
- La durée de la systole.
A. Conséquences en amont (OG et circulation pulmonaire): Une IM importante entraîne:
- Augmentation de la pression de l’oreillette gauche.
- Dilatation de l’oreillette gauche.
- Augmentation de la pression capillaire et artérielle pulmonaire.
- Parfois, dilatation des cavités droites en cas de surcharge prolongée.
B. Conséquences en aval (VG):
- Dilatation et hypertrophie du ventricule gauche secondaire à l’augmentation de la précharge.
- À long terme : diminution de la contractilité du VG et chute du débit cardiaque.
C. Différences entre IM aiguë et IM chronique:
1- IM aiguë :
- Apparition brutale par défaut de coaptation des valves (rupture de cordage ou de pilier, mutilation valvulaire par endocardite).
- Mal tolérée si importante, risque élevé d’œdème aigu pulmonaire (OAP).
- OG et VG peu dilatés, oreillette gauche peu compliant, VG hyperkinétique.
2- IM chronique :
- Installation progressive et aggravation lente.
- Adaptation possible par dilatation de l’OG et du VG, souvent bien tolérée pendant plusieurs années.
D. Classification de Carpentier (mouvement valvulaire):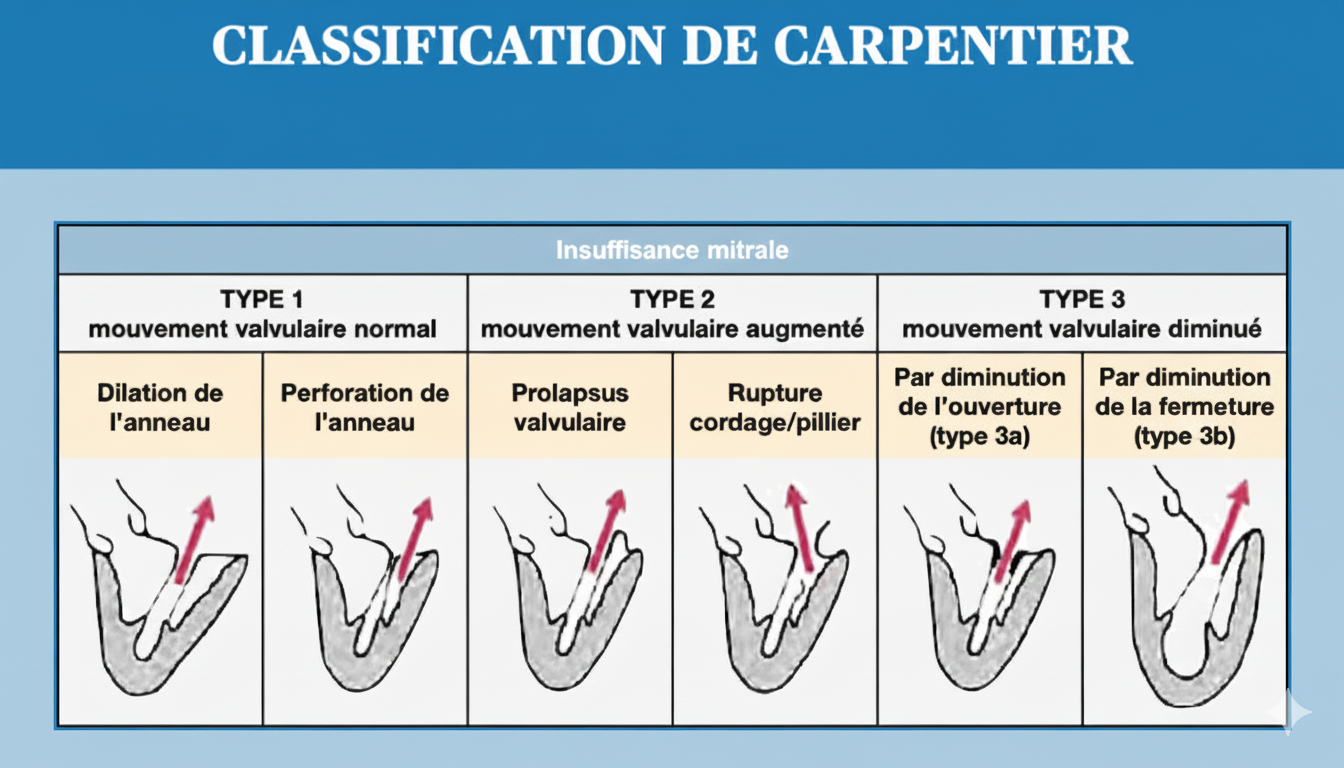
-
Type I – Mouvement normal des feuillets :
-
Dilatation de l’anneau mitral
-
Perforation valvulaire (endocardite)
-
-
Type II – Mouvement exagéré :
-
Dystrophie (maladie de Barlow)
-
Rupture de cordages : dystrophie, endocardite, RAA
-
Dysfonction ou rupture de pilier : cardiopathie ischémique, traumatisme aigu
-
-
Type III – Mouvement limité :
-
RAA
-
Ischémie myocardique (restriction des feuillets)
-
Clinique de l’insuffisance mitrale:
thoracique brève précédant l’apparition d’un OAP.
1. Palpation :
- Choc de pointe dévié en bas et à gauche et d’amplitude exagérée (en faveur d’une dilatation du ventricule gauche).
- Parfois un frémissement systolique au même siège.
2. Auscultation :
- Le Siège : la pointe (foyer mitral).
- L'irradiations : vers l’aisselle en cas de prolapsus de la grande valve mitrale et vers le sternum en cas de prolapsus de la petite valve mitrale.
- Temps : holosystolique.
- Timbre : En « jet de vapeur », doux, parfois rude.
- L'intensité : variable.
- Autres : (en faveur d’une insuffisance mitrale importante) :
- Galop protodiastolique (B3)
- Roulement mésodiastolique (RM fonctionnel)
- Eclat de B2 si HTAP
- Souffle d’insuffisance tricuspide fonctionnelle en cas d’IM évoluée avec HTAP et retentissement sur les cavités droites.
• complet, recherche de signes congestifs droit et gauche.
Examen paraclinique:
A. Electrocardiogramme :
1. IM aiguë: L’ECG est le plus souvent normal, en dehors des anomalies liées à l’étiologie causale (notamment infarctus du myocarde).
2. IM chronique: Les anomalies électrocardiographiques traduisent généralement une IM volumineuse :
- Hypertrophie atriale gauche (HAG)
- Hypertrophie ventriculaire gauche (HVG) diastolique : ondes Q profondes et ondes T positives dans les dérivations précordiales gauches
- Troubles du rythme atriaux ou ventriculaires, particulièrement fréquents dans les formes dystrophiques (maladie de Barlow)
1. IM aiguë:
- Silhouette cardiaque de volume normal contrastant avec des images évocatrices d’œdème pulmonaire aigu
2. IM chronique: Dans les formes volumineuses, on peut observer :
- Cardiomégalie aux dépens de l’oreillette gauche et du ventricule gauche.
- Signes d’hypertension artérielle pulmonaire (HTAP).
- Recherche de calcifications mitrales.
C. Echocardiographie-Doppler :
• L’échocardiographie-Doppler est l’examen clé dans l’évaluation de l’IM. Elle permet :
-
Le diagnostic positif:
-
Mise en évidence d’un reflux systolique du sang du ventricule gauche vers l’oreillette gauche, visualisé en Doppler couleur, pulsé ou continu.
-
-
L’étude morphologique:
-
Analyse des feuillets mitraux et de l’appareil sous-valvulaire
-
Recherche de prolapsus, rupture de cordages, dilatation de l’anneau, calcifications ou végétations.
-
-
La détermination du mécanisme:
-
Selon la classification de Carpentier, orientant le diagnostic étiologique.
-
-
La quantification de l’insuffisance mitrale:
-
Critères échocardiographiques en faveur d’une IM sévère :
-
Surface de l’orifice de régurgitation (SOR) ≥ 40 mm²
-
Volume de régurgitation (VR) ≥ 60 mL
-
-
-
L’évaluation du retentissement hémodynamique:
-
Taille de l’oreillette gauche
-
Dimensions du ventricule gauche (diamètres télédiastolique et télésystolique)
-
Fonction systolique du ventricule gauche (fraction d’éjection ventriculaire gauche – FEVG)
-
Estimation des pressions pulmonaires
-
-
La recherche de lésions associées:
• L’ETO est indiquée principalement :
-
En cas de suspicion d’endocardite infectieuse
-
Lorsque l’échocardiographie transthoracique est non contributive (mauvaise fenêtre acoustique, doute sur le mécanisme ou la sévérité, recherche de thrombus intra-auriculaire gauche)
E. Coronarographie :
• Une coronarographie préopératoire est recommandée avant une chirurgie valvulaire chez les patients présentant une IM sévère et au moins un des critères suivants :
- Antécédents de maladie coronaire
- Suspicion d’ischémie myocardique (angor)
- Dysfonction systolique du ventricule gauche
- Homme de plus de 40 ans ou femme après la ménopause
- Présence d’au moins un facteur de risque cardiovasculaire
• L’objectif est de dépister une coronaropathie significative, afin de planifier, si nécessaire, une chirurgie combinée associant correction valvulaire et revascularisation coronaire.
Complications:
- Endocardite infectieuse.
- Troubles du rythme atrial (FA, flutter) et ventriculaire (ESV, TV).
- Complications thromboemboliques (thrombus intra atrial, embolie artérielle : périphérique, cérébrale)
- Insuffisance ventriculaire gauche.
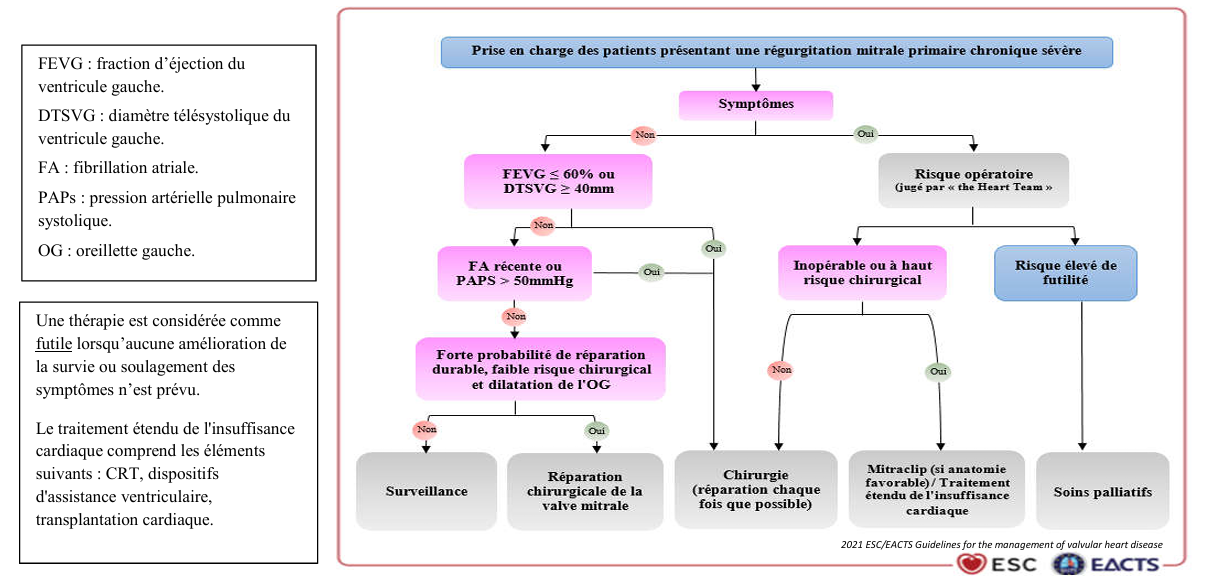
• La prise en charge de l’insuffisance mitrale repose sur une approche graduée, associant traitement médical et traitement interventionnel ou chirurgical, en fonction de la sévérité, du mécanisme, de la tolérance clinique et du retentissement hémodynamique.
A. Traitement médical:
• Le traitement médical a pour objectifs de prévenir les complications, de traiter les symptômes et de stabiliser l’état hémodynamique, sans corriger la fuite valvulaire elle-même.
- Prévention de l’endocardite infectieuse : Repose essentiellement sur une hygiène bucco-dentaire rigoureuse, le traitement rapide de tout foyer infectieux, la désinfection des plaies et le respect strict des mesures d’asepsie lors des gestes invasifs. L’antibioprophylaxie systématique n’est pas recommandée dans l’IM isolée (cardiopathie de groupe B).
- Prévention des récidives du rhumatisme articulaire aigu (RAA) lorsque l’IM est d’origine rhumatismale.
- Traitement de l’insuffisance cardiaque chronique, lorsqu’elle est présente :
- Régime hyposodé
- Inhibiteurs du système rénine–angiotensine
- Diurétiques
- Bêtabloquants, selon la tolérance hémodynamique
- Insuffisance cardiaque aiguë (IM aiguë sévère ou décompensation d’une IM chronique) :
- Position demi-assise
- Oxygénothérapie
- Diurétiques de l’anse par voie intraveineuse
- Dérivés nitrés si la pression artérielle systolique est > 100 mmHg
- Inotropes IV en cas d’état de choc
- Traitement du facteur déclenchant
-
Prise en charge de la fibrillation atriale (FA) :
- Anticoagulation en cas de risque thromboembolique élevé (score CHA₂DS₂-VASc élevé ou rétrécissement mitral associé)
- Traitement ralentisseur de la fréquence
- Cardioversion possible selon l’ancienneté de la FA et l’absence de thrombus intra-auriculaire gauche
B. Traitement chirurgical et interventionnel:
• Le traitement interventionnel constitue le seul traitement curatif de l’insuffisance mitrale.
1. Techniques:
-
Plastie mitrale (réparation valvulaire):
Technique de référence lorsqu’elle est réalisable. Elle consiste à réparer la valve native en conservant l’appareil valvulaire, permettant de préserver la fonction ventriculaire gauche et d’éviter un traitement anticoagulant prolongé. -
Remplacement valvulaire mitral:
Indiqué lorsque la plastie n’est pas possible. Il peut être réalisé par :-
Bioprothèse
-
Prothèse mécanique, nécessitant une anticoagulation à vie
-
-
Réparation mitrale percutanée (MitraClip)
Technique mini-invasive consistant à rapprocher les feuillets mitraux par un clip afin de réduire la régurgitation. Elle est réservée aux patients à haut risque chirurgical ou inopérables.
2. Indications:
-
Insuffisance mitrale aiguë mal tolérée :
→ Chirurgie en urgence, en raison du risque vital immédiat.
Suivi:
•Le suivi de l’insuffisance mitrale repose essentiellement sur une surveillance clinique et échocardiographique régulière, dont la fréquence est adaptée à la sévérité de la fuite et à son retentissement hémodynamique.
-
Insuffisance mitrale modérée :
La surveillance échocardiographique peut être espacée, généralement annuelle ou pluriannuelle, en l’absence de symptômes ou de signes de dégradation hémodynamique. -
Insuffisance mitrale sévère sans indication opératoire retenue :
Une surveillance rapprochée, le plus souvent semestrielle, est recommandée. Celle-ci doit être anticipée en cas d’apparition de symptômes, de modification de la tolérance fonctionnelle ou de survenue de troubles du rythme supraventriculaires, notamment la fibrillation atriale.

Commentaires
(0)Connectez-vous pour commenter
Soyez le premier à commenter!