fibrilation atriale pdf
Extracted PDF Content
Document content with preserved formatting
1
FIBRILLATION ATRIALE
I. DEFINITION / EPIDEMIOLOGIE :
La Fibrillation atriale (FA) est une activité atriale anarchique d'origine supraventriculaire, très rapide (400 à 600 impulsions/minute)
et irrégulière, inefficace sur le plan hémodynamique et responsable d’une activité ventriculaire irrégulière avec une cadence ventriculaire
moyenne parfois rapide.
C’est l'arythmie cardiaque soutenue la plus fréquente chez les adultes. Sa prévalence est estimée entre 2% et 4%. Elle est plus
fréquente chez le sujet âgé (sa prévalence dépasse les 10% après 80 ans).
Elle est associée à une morbidité et une mortalité importantes, avec un impact socio-économique considérable.
II. PHYSIOPATHOLOGIE :
Trois facteurs sont nécessaires à l’arythmogenèse d’une FA schématisés sous la forme d’un triangle de Coumel :
deux voies « une voie à vitesse rapide et période réfractaire lente et une voie à vitesse lente et période réfractaire rapide ». Ces circuits
sont générés par le remodelage du tissu atrial (observé essentiellement au cours des cardiopathies responsables d’une dilatation et/ou
d’une hyperpression intra-atriale) : un remodelage ionique (surcharge calcique), un remodelage électrophysiologie (raccourcissement
des périodes réfractaires et prolongation du temps de conduction) puis un remodelage anatomique (dilatation, fibrose).
conditions électrophysiologiques favorables pour pérenniser le trouble du rythme.
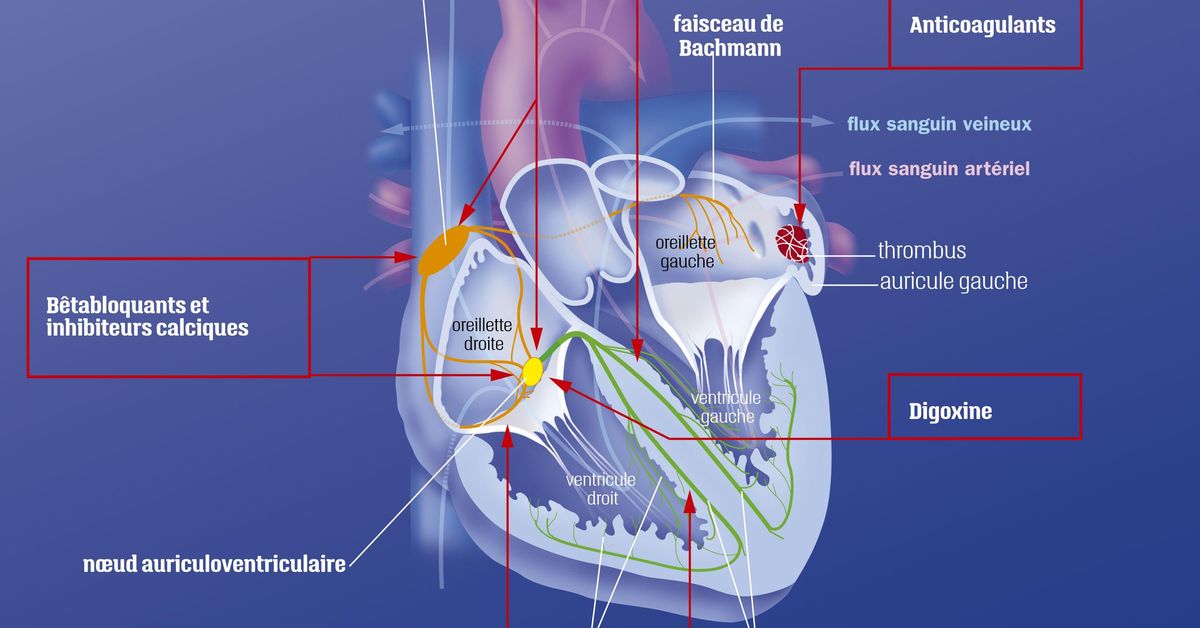
accidents thromboemboliques (par la formation d’un thrombus intra-atrial surtout au niveau de l’auricule).
raccourcissement de la diastole (lié à la tachycardie) et par la perte de la systole atriale qui finalise le remplissage ventriculaire.
altération de la contractilité ventriculaire (tachycardiomyopathie).
et par l’augmentation de la demande en oxygène par l’augmentation du travail myocardique liée à la tachycardie.
III. CLASSIFICATION :
FA diagnostiquée pour la première fois (FA 1er épisode) : FA qui n’a pas été diagnostiquée auparavant.
FA paroxystique : épisodes de FA résolutifs dans les 7 jours, spontanément ou par cardioversion.
FA persistante : épisodes de FA durant plus de 7 jours.
FA persistante au long cours : FA continue pour une durée plus de 1 an avec une stratégie de contrôle du rythme envisagée (FA >1
an mais non acceptée).
FA permanente : FA acceptée (absence ou échec de cardioversion).
Université DJILLALI LIABES
SIDI-BEL-ABBES Faculté de Médecine
Enseignement Gradué. Module : Cardiologie. 4 ème année médecine
2
IV. DIAGNOSTIC :
la FA est donc lente et sa fréquence est peu différente de la fréquence en rythme sinusal.
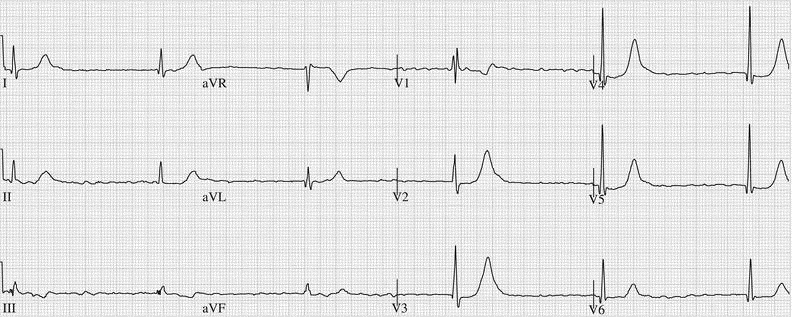
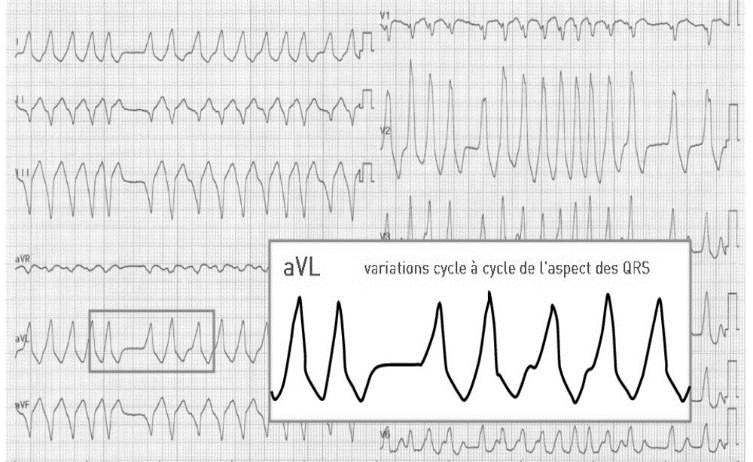
o FA a réponse ventriculaire très rapide (> 200/Min) par le biais d'une voie accessoire (faisceau de Kent au cours d’un syndrome de Wolff parkinson- white) >> c’est le Super Wolff.
o FA alternant avec un trouble de conduction intra-atriale type bradycardie sinusale ou bloc sino atrial (réalise alors une maladie rythmique des oreillettes) ou avec un bloc atrio-ventriculaire complet.
o Dysfonction ventriculaire gauche systolique très sévère.
(AVC/AIT/emboles périphérique..) ou par une insuffisance cardiaque aigue…
Association (mEHRA)
Score mEHRA Symptômes Description
I Aucun Aucun symptôme.
II IIa Légers Activité quotidienne normale non affectée, symptômes non gênants pour le patient. IIb Intermédiaires Activité quotidienne normale non affectée, mais le patient est gêné par les symptômes.
III Sévères Activité quotidienne normale affectée.
IV Invalidants Activité quotidienne normale interrompue.
L’électrocardiogramme (ECG) et L'holter-ECG (ECG de longue durée : 24h à 72h) permettent de poser le diagnostic définitif de
la FA.
3
L'activité atriale :
o les mieux voltées se voient dans les cardiopathies valvulaires et congénitales ( fibrillation à grosses mailles )
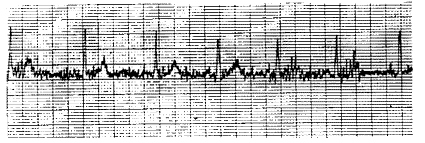
o les moins voltée se voient dans les cardiopathies ischémiques et hypertensives ( fibrillation à petites mailles ) ; au maximum elles peuvent être tellement petites qu’elles sont invisibles sur la trace de surface (simulant un BSA).
L’activité ventriculaire :
La transmission de l'activité électrique vers les ventricules est anarchique et dépend de l'état de la conduction atrio-ventriculaire,
du tonus vagal et sympathique et de l'effet des médicaments utilisés, cette activité ventriculaire est caractérisée par :
o En cas de fréquence ventriculaire rapide ;
o En cas de bloc atrio-ventriculaire complet ;
o Chez les patients porteurs de pacemaker.
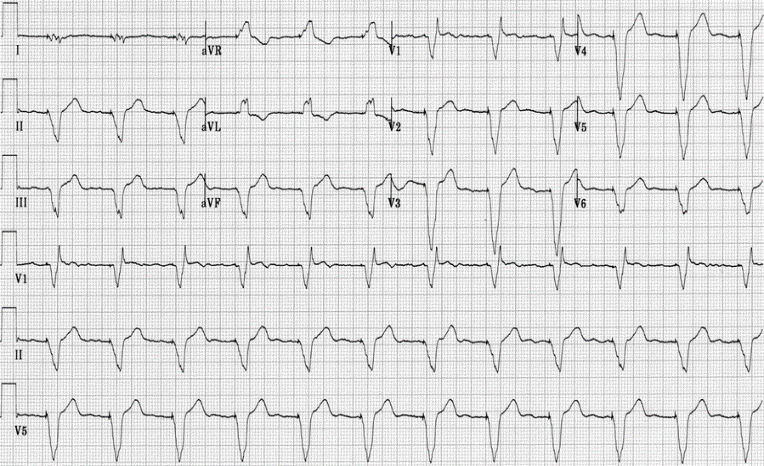
Le rythme peut être plus rapide dans certaines situations (conduction nodale accélérée, Syndrome de Wolff-Parkinson-White) -> généralement associé avec une altération de l’état hémodynamique.
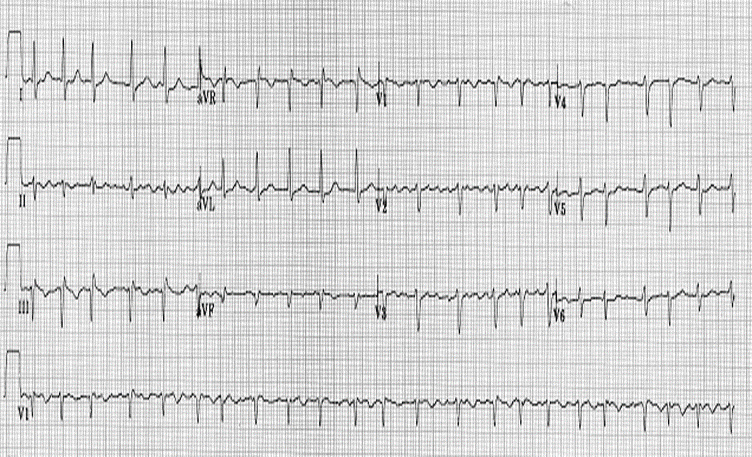
Inversement le rythme ventriculaire peut être ralenti , on parle alors de brady-arythmie qui se voit dans les cas suivants :
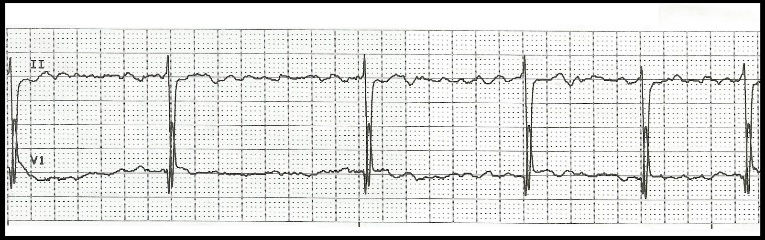
o Trouble conductif atrio-ventriculaire : au maximum il s’agit d’un BAV complet qui donne l’aspect d’une bradycardie régulière associée à la FA.
o Traitements bradycardisant,
o Les FA chroniques anciennes ont souvent une FC<100/min même sans traitements bradycardisants.
V. ETIOLOGIES / FACTEURS FAVORISANTS DE LA FA
1. Cardiovasculaires :
(phéochromocytome, diabète), obésité…
4
VI. TRAITEMENT :
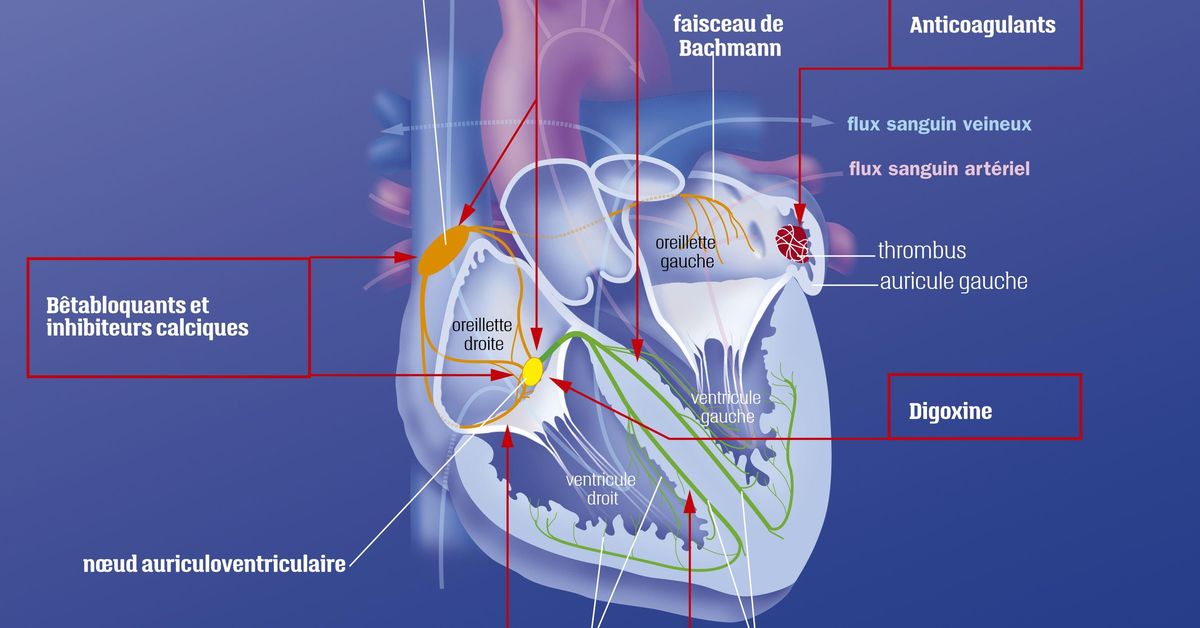
La prise en charge de la fibrillation atriale suit une approche intégrée, selon la stratégie CARE ( C omorbidités, A nticoagulation,
R éduction des symptômes, É valuation et réévaluation). Elle englobe la gestion des comorbidités associées ( C ), la prévention du risque
thromboembolique par anticoagulation ( A ), le contrôle du rythme ou de la fréquence pour réduire les symptômes ( R ), et l’évaluation
ainsi que la réévaluation régulière du patient (E).
« C » La prise en charge des Comorbidités :
Consiste à identifier et gérer activement tous les facteurs de risque et comorbidités :
Hypertension : Traitement antihypertenseur avec un objectif tensionnel de 120-129/70-79 mmHg (ou le plus bas possible de manière raisonnable).
Insuffisance cardiaque : Optimisation du traitement avec des diurétiques pour soulager la congestion si nécessaire, une prise en charge médicamenteuse adaptée en cas de dysfonction systolique (FEVG réduite) et l'utilisation d'inhibiteurs de SGLT2 quel que soit le niveau de FEVG.
Diabète : Contrôle glycémique efficace grâce à une alimentation adaptée et/ou un traitement médicamenteux.
Obésité : Programme de perte de poids en cas de surcharge pondérale ou d’obésité, avec un objectif de réduction d’au moins 10 % du poids corporel.
Apnée du sommeil : Prise en charge du syndrome d'apnées obstructives du sommeil pour minimiser les épisodes apnéiques.
Activité physique : Programme d'exercices adapté visant une activité modérée à vigoureuse régulière.
Consommation d’alcool : Réduction de la consommation d’alcool à 3 verres standards ou moins par semaine.
« A » Prise en charge du risque thromboembolique (Anticoagulation) :
L’anticoagulation est indiquée dans les situations suivantes :
anticoagulants oraux directs ne sont pas recommandés dans cette situation).
L’évaluation du risque thromboembolique de la FA non valvulaire est basée sur le score CHA 2 DS 2 -VA. Lorsque le score est ≥ 2,
une anticoagulation pour la prévention du risque thromboembolique (par une antivitamine K « avec un INR cible entre 2 et 3 » ou par
un anticoagulant oral direct) est clairement recommandée. Si le score est de 1, une anticoagulation doit être envisagée. Aucun traitement
antithrombotique ne doit être prescrit lorsque le score est de 0.
Le score CHA 2 DS 2 -VA
Lettres Facteurs de risque Points
C
Insuffisance C ardiaque Chronique : Symptômes et signes d'insuffisance cardiaque (quelle que soit la fraction d'éjection ventriculaire gauche [FEVG], incluant donc l'IC avec FEVG préservée [HFpEF], modérément réduite [HFmrEF] et réduite [HFrEF]), ou présence d'une FEVG ≤40 % asymptomatique.
+1
H H ypertension artérielle +1 A 2 Â ge ≥ 75 ans +2 D D iabète sucré +1 S 2 S troke (AVC), AIT ou thromboembolie artérielle systémique +2
V
Maladie V asculaire : Maladie coronarienne (infarctus du myocarde, angor, antécédents de revascularisation chirurgicale ou percutanée, ou atteinte coronaire significative à l’imagerie) ou Maladie vasculaire périphérique (claudication intermittente, antécédents de revascularisation artérielle périphérique ou aortique, ou plaque athéromateuse complexe à l’imagerie)
+1
A Â ge 65-74 ans +1
L’indication à une anticoagulation reste systématique si la FA est associée à une cardiomyopathie hypertrophique ou une amylose
cardiaque, quel que soit le score CHA 2 DS 2 -VA
5
En cas de fibrillation atriale, le retour en rythme sinusal par la cardioversion (pharmacologique ou électrique) va rétablir une
contraction efficace des oreillettes, donc si le patient a un thrombus auriculaire il risque de l’emboliser. C’est pour cette raison qu’avant
de réaliser une cardioversion, il faut s’assurer que le patient n’a pas de thrombus dans son auricule. Ceci peut se faire de deux façons :
Deux cas particuliers :
NB : Les nouvelles recommandations de l’ESC 2024 préconisent que, sauf en cas d’instabilité hémodynamique, tout patient présentant une fibrillation auriculaire (FA) non datée ou évoluant depuis plus de 24 heures (contre 48 heures auparavant) doit bénéficier soit d’un contrôle par échocardiographie transœsophagienne (ETO), soit de trois semaines d’anticoagulation bien conduite avant la cardioversion, en appliquant le principe du « safety first ».
Enfin, après une cardioversion, il faut systématiquement laisser encore 4 semaines d’anticoagulation au patient même s’il est repassé
en rythme sinusal : le temps que les oreillettes sortent de leur sidération et retrouvent une contraction efficace.
Ce n’est qu’au terme de ces 4 semaines d’anticoagulation que sera calculé le score de CHA 2 DS 2 -VA pour décider ou non d’une
anticoagulation au long cours.
Réduction du Risque Hémorragique chez les patients sous Anticoagulants
La gestion du risque hémorragique sous anticoagulation repose sur une approche globale visant à identifier, corriger et surveiller
les facteurs de risque hémorragique tout en maintenant un traitement anticoagulant adapté. Cette stratégie repose sur trois axes
principaux :
Hypertension : Optimiser le traitement antihypertenseur.
AINS : Proposer une alternative analgésique ou une thérapeutique adaptée à la pathologie.
Antiagrégants plaquettaires : Ne pas poursuivre le traitement antiagrégant au-delà de 12 mois chez les patients stables sous anticoagulants oraux traités pour une maladie coronarienne ou vasculaire chronique. Ne pas ajouter d’antiagrégant plaquettaire à un anticoagulant oral pour la prévention des événements thromboemboliques ou des récidives d’AVC. Lorsque l’association avec un antiagrégant plaquettaire est indiquée, privilégier les anticoagulants oraux directs (AOD) aux antivitamines K (AVK).
Consommation d’alcool : Limiter la consommation d’alcool à moins de 3 verres standards par semaine.
Autres facteurs :
o Prendre en compte les interactions médicamenteuses.
o Réduire l’utilisation des corticoïdes si possible.
o Proposer des inhibiteurs de la pompe à protons IPP en cas de risque hémorragique digestif élevé.
o Conseiller la restriction des activités à risque.
o INR instable ou variable : Maintien d’un INR entre 2,0 et 3,0 avec un pourcentage de temps passé dans la zone cible
(TTR) > 70 %, et passage aux AOD si le contrôle est insuffisant. Limiter au maximum la durée du relais par héparine.
6
insuffisance rénale, diabète, insuffisance cardiaque et risque de chute).
Travailler en collaboration avec une équipe multidisciplinaire pour optimiser la gestion de chaque facteur.
Vérifier l’adéquation de la dose d’anticoagulant et assurer un suivi régulier pour éviter le sous- ou surdosage.
Optimiser la prise en charge de l’insuffisance cardiaque pour maintenir une euvolémie stable.
Optimiser le contrôle glycémique chez les patients diabétiques.
sévère, dialyse ou transplantation rénale, insuffisance hépatique sévère ou cirrhose, Cancer, facteurs génétiques (ex.
polymorphismes CYP2C9). Antécédent d’AVC, troubles cognitifs ou démence, pathologie intracérébrale)
Effectuer un suivi plus rapproché du patient.
Collaborer avec une équipe multidisciplinaire pour la surveillance des facteurs de risque.
Si les anticoagulants oraux sont formellement contre-indiqués, envisager la fermeture de l’auricule gauche.
« R » Réduction des symptômes par le contrôle de fréquence et du rythme :
Deux notions sont importantes à distinguer :
Il s’établit généralement en deux étapes :
Lorsqu’un patient est en fibrillation atriale, le médecin peut décider de tenter une réduction par cardioversion, c’est-à-dire de
provoquer un retour en rythme sinusal. Celle-ci peut se faire de deux façons :
La cardioversion électrique est plus rapide et efficace mais nécessite une courte anesthésie générale.
Chez un patient ayant eu un épisode de fibrillation atriale symptomatique et étant désormais retourné en rythme sinusal
(spontanément ou par cardioversion), des médicaments dits antiarythmiques peuvent être prescrits, dont l’objectif est d’éviter de
nouveaux passages en fibrillation atriale.
Les antiarythmiques les plus couramment prescrits sont la Flécaïne, le Sotalol, et l’Amiodarone. Ils présentent des contre-
indications à respecter :
7
L’Amiodarone est l’antiarythmique le plus efficace, mais il possède une liste très importante des effets secondaires (thyroïdiens,
oculaires, pulmonaires, cutanés…), c’est pour ça il ne doit être utilisé qu’en deuxième intention, en cas de contre-indications aux autres
antiarythmiques.
En pratique :
Via un cathéter percutané endovasculaire (monté depuis une veine fémorale jusqu'à l'oreillette droite, puis traversant le septum
interatrial pour atteindre l'oreillette gauche), l’objectif est de venir brûler (par le chaud = radiofréquence, ou par le froid = cryoablation)
l’entrée des 4 veines pulmonaires dans l’oreillette gauche ainsi que les zones les plus malades du myocarde atrial. Cette brûlure va créer
une barrière électrique isolant alors ces zones hyperexcitables du reste de l’oreillette. L’indication principale de l’ablation de fibrillation
atriale est la récidive d’épisodes de fibrillation atriale symptomatiques sous traitement antiarythmique, mais elle peut aussi être proposée
en première intention (à la place des antiarythmiques) en cas d’épisodes de fibrillation atriale paroxystique symptomatiques.
Pour ralentir la fréquence cardiaque, des médicaments dits ralentisseurs seront administrés. Trois classes sont disponibles :
Ralentisseurs à choisir pour ralentir une fibrillation atriale rapide :
« E » Évaluation et Réévaluation Dynamique
L’évaluation et la réévaluation régulière des patients atteints de fibrillation atriale sont essentielles pour optimiser leur prise en
charge et prévenir les complications. Elles doivent être intégrées dans un suivi multidisciplinaire impliquant médecins généralistes,
cardiologues, infirmiers et pharmaciens. Une première réévaluation est recommandée six mois après le diagnostic, puis au moins une
fois par an ou selon les besoins cliniques, notamment en cas de nouvel épisode de FA ou d’hospitalisation pour une autre cause.
L’évaluation initiale repose sur :
Recueil des Antécédents : identification du risque thromboembolique et des comorbidités associées.
Évaluation fonctionnelle : quantification des symptômes via la classification mEHRA .
Examens complémentaires :
o ECG 12 dérivations et monitoring ambulatoire si nécessaire.
o Bilan biologique : numération formule sanguine, fonction rénale et hépatique, bilan glycémique et thyroïdien.
o Échocardiographie transthoracique (sauf si elle ne modifie pas la prise en charge) et autres examens selon indication.
La réévaluation dynamique permet de :
Détecter l’apparition ou la persistance de facteurs de risque (thromboemboliques, hémorragiques, comorbidités).
Adapter la stratégie anticoagulante en fonction du risque thromboembolique.
Évaluer l’évolution des symptômes et ajuster le traitement.
Optimiser la gestion du risque hémorragique, notamment par la correction des facteurs de risque modifiables.
Maintenir l’anticoagulation orale même en cas de contrôle du rythme si le risque thromboembolique persiste.
8
Annexes :
Médicaments pour le contrôle de la fréquence
Agent Administration intraveineuse Posologie habituelle pour l’entretien par voie orale Contre-indications
Bêta-bloquants Bisoprolol — 1,25–20 mg une fois par jour En cas d'asthme, les bêta-bloquants non sélectifs doivent être évités. Contre-indiqué en cas d'IC aiguë et d'antécédents de bronchospasme sévère.
Carvédilol — 3,125–50 mg deux fois par jour Nébivolol — 2,5–10 mg une fois par jour
Métoprolol tartrate Bolus de 2,5 à 5 mg sur 2 min ; dose cumulative maximale de 15 mg
25–100 mg deux fois par jouR
Métoprolol XL (succinate) — 50–200 mg une fois par jour Aténolol — 25–100 mg une fois par jour
Esmolol Bolus i.v. de 500 µg/kg sur 1 min, suivi de 50–300 µg/kg/min
—
Antagonistes des canaux calciques non-dihydropyridiniques
Vérapamil Bolus i.v. de 2,5–10 mg sur 5 min 40 mg deux fois par jour à 480 mg (libération prolongée) une fois par jour
Contre-indiqué si FEVG ≤ 40 %. Adapter les doses en cas d'insuffisance hépatique ou rénale. Diltiazem Bolus i.v. de 0,25 mg/kg sur 5 min, puis 5–15 mg/h
60 mg trois fois par jour à 360 mg (libération prolongée) une fois par jour Glycosides digitaliques
Digoxine Bolus i.v. de 0,5 mg (0,75–1,5 mg sur 24 h en doses fractionnées)
0,0625–0,25 mg une fois par jour Des taux plasmatiques élevés sont associés à des effets indésirables. Vérifier la fonction rénale avant l’initiation et ajuster la dose chez les patients atteints d’IRC. Digitoxine 0,4–0,6 mg 0,05–0,1 mg une fois par jour
Médicaments antiarythmiques pour la restauration et le maintien du rythme sinusal
Médicament Voie d'administration
Posologie initiale
Posologie ultérieure [approche à long terme] Contre-indications et précautions
Flécaïnide
Oral 200–300 mg
[Long terme] 50−150 mg deux fois par jour
Intraveineuse
1–2 mg/kg sur 10 min
—
Amiodarone
Intraveineuse (/orale)
300 mg i.v. sur 30–60 min
900–1200 mg i.v. sur 24 h (ou 200 mg oral trois fois par jour pendant 4 semaines). [Long terme] 200 mg oral par jour
Dronédarone
Oral — [Long terme] 400 mg deux fois par jour
Sotalol
Oral — [Long terme] 80–160 mg deux fois par jour
9
Fibrillation atriale à grosses mailles Fibrillation atriale à petites mailles avec quelques
extrasystoles ventriculaires
Tachyarythmie par fibrillation atriale
Bradyarythmie par fibrillation atriale
Fibrillation atriale en BAV complet Fibrillation atriale avec un rythme ventriculaire
électro-entrainé (Pacemaker)
Super Wolff : FA + WPW
Rythme sinusal parasité : la visibilité des ondes P
est gênée par le parasitage.
Document Images
Images extracted from PDF document


Commentaires
(0)Connectez-vous pour commenter
Soyez le premier à commenter!